
Talco Desodorante para os Pés Pó Sport Edition 100g – Tenys Pé Baruel
Desodorante antisséptico ideal para atletas e esportistas. Proteção e combate de 99% dos fungos e bactérias.
ComprarTalco Desodorante para os Pés Pó Sport Edition 100g – Tenys Pé Baruel
Desodorante antisséptico ideal para atletas e esportistas. Proteção e combate de 99% dos fungos e bactérias.
ComprarQuantidade
100 g
Benefícios
• Antisséptico
• Combate 99% de Fungos* e Bactérias**
• Ajuda a evitar frieiras e micoses
• Elimina o mau odor
• Dermatologicamente testado
• Ideal nas atividades esportivas
Dicas de Uso
Aplique diariamente Desodorante para os pés Pó Tenys Pé Baruel Sport Edition nos pés e no interior do calçado, evitando contato com a parte externa.
Para proteção auxiliar, aplique novamente o produto após o uso do calçado.
Usar antes e depois de atividades esportivas.
Resultado
Pés secos, cheirosos e com proteção diária, além de calçados mais limpos que duram mais tempo.
Pés livres de 99% dos fungos e bactérias.
Ajuda a evitar frieiras e micoses nos pés.
Ingredientes
INGREDIENTS: ZEA MAYS STARCH, ZINC STEARATE, MAGNESIUM CARBONATE, SILICA, BENZOIC ACID, DECYLENE GLYCOL, PARFUM, HEXYL CINNAMAL, LIMONENE, LINALOOL, ALPHA-ISOMETHYL IONONE.
Mais sobre Talco Desodorante para os Pés Pó Sport Edition 100g – Tenys Pé Baruel
Desodorante para os pés em pó Tenys Pé Baruel Sport Edition oferece ação antisséptica e combate 99% dos fungos* e bactérias**. Ajuda a evitar frieiras e micoses nos pés. Ideal para atletas e esportistas quem buscam proteção antes, durante e depois das atividades.
Mantém os pés sempre secos, cheirosos e protegidos com ação desodorante, além de ajudar na conservação do calçado.
É fácil de aplicar. O desodorante Tenys Pé Baruel Sport Edition elimina o mau odor.
Ideal para antes e depois de atividades esportivas.
Dermatologicamente testado. O Tenys Pé Sport Edition tem um perfume que agrada homens e mulheres.
Fungos* Trichophyton Interdigitale, Trichophyton Rubrum.
Bactérias** Staphylococcus Aureus, Corynebacterium Xerosis
Recomendações
Uso externo. Não ingerir. Manter fora do alcance de crianças. Deve ser aplicado por adulto ou sob sua supervisão. Não usar se a pele estiver irritada ou lesionada. Evitar contato com os olhos, caso isto ocorra, enxágue abundantemente com água. Usar somente nas áreas indicadas. Evite a inalação direta deste produto. Em caso de irritação, suspender o uso e procurar um médico. Conservar em local seco e fresco.
Descubra
Outros produtos Conhecer todos

Talco Desodorante para os Pés Pó Sabrina Sato 100g – Tenys Pé Baruel
Desfile com confiança com os pés sempre secos e cheirosos. Desodorante em pó com ação antisséptica.

Desodorante para os Pés Jato Seco Sabrina Sato 92g/150ml – Tenys Pé Baruel
Desodorante jato seco de rápida absorção. Desfile com confiança com os pés sempre secos e cheirosos.
Perguntas frequentes
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Conheça o Universo do Pé

Escalda-pés: aprenda como fazer e relaxar
Após um dia cansativo, poucas coisas são tão relaxantes quanto um bom escalda-pés, prática bastante tradicional, que surgiu antes mesmo do spa dos pés se tornar tão popular. Ao aliar simplicidade e eficácia, consegue proporcionar alívio imediato para os pés, além de oferecer benefícios estéticos e terapêuticos. Conforme explica a cosmetóloga Roseli Siqueira, especialista em tratamentos naturais, o escalda-pés consiste em submergir os pés em água quente enriquecida com sais e ervas para promover bem-estar e maciez. Mais do que um momento de autocuidado, o escalda-pés oferece diversos benefícios também para a saúde e o bem-estar, conforme lista a profissional: Relaxamento muscular, que alivia dores e tensões acumuladas nos pés; Ativação da circulação, necessária para melhorar o fluxo sanguíneo; Cuidado estético, pois deixa a pele macia e hidratada e previne rachaduras e ressecamento; Bem-estar geral, uma vez que reduz o estresse e promove sensação de descanso. Embora seja seguro para a maioria das pessoas, há situações em que o escalda-pés deve ser evitado: pessoas com feridas abertas ou infecções nos pés, por exemplo, devem esperar a cicatrização completa antes de realizar o procedimento. Roseli Siqueira ressalta também a importância do cuidado ao usar óleos essenciais. “São muito concentrados e podem causar sensibilidade se aplicados diretamente na pele. É necessário diluí-los em óleo vegetal ou sabonete líquido para evitar irritações”, ensina. Como fazer um escalda-pés em casa Realizar o ritual no conforto do lar é simples e requer poucos itens. Veja o passo a passo indicado pela cosmetóloga para um escalda-pés eficiente, usando folhas de eucalipto. Prepare os itens necessários: água quente, pedras de sal grosso e folhas de eucalipto. Monte o ambiente: escolha uma bacia ou recipiente onde seus pés caibam confortavelmente. Adicione os ingredientes: coloque água quente suficiente para cobrir os pés, pedrinhas de sal grosso no fundo e folhas de eucalipto. A água quente ajudará a liberar o aroma relaxante das folhas. Aguarde o momento ideal: espere até que a água esteja morna para colocar os pés. Massageie os pés: use as pedrinhas de sal acumuladas no fundo para fazer movimentos circulares e delicados, massageando as plantas dos pés e, também, as unhas. Finalize com hidratação: após 5 a 10 minutos, retire os pés da água, seque bem e aplique um óleo 100% natural - como as versões compostas por sementes de abóbora, girassol e coco - para hidratar a pele. A boa notícia é que pode ser feito diariamente, estimulando o relaxamento, mas vale adequar a frequência à rotina e necessidade, que são individuais. “É uma prática simples e acessível que, além de promover descanso, ajuda a manter a saúde e a beleza dos pés”, diz a especialista. E se for no salão de beleza? Roseli adverte que, quando realizado em ambientes profissionais, o escalda-pés deve seguir normas de biossegurança rigorosas para garantir a saúde do cliente. Isso inclui higienização, com a limpeza minuciosa do espaço e materiais; uso de itens descartáveis, sempre que possível, para evitar contaminações; e avaliação prévia, a fim de verificar a saúde dos pés e se os membros apresentam condições para serem submetidos ao escalda-pé.

A importância da hidratação dos pés em todas as estações
Os pés estão constantemente expostos a diferentes condições climáticas, uso de calçados variados e sobrecarga diária. Um ponto essencial para manter a saúde e o bem-estar dessa região é a hidratação regular da pele, que deve ser mantida em todas as estações do ano. Por que a hidratação é tão importante? A pele dos pés possui menos glândulas sebáceas em comparação a outras áreas do corpo. Isso significa que a produção natural de óleo é reduzida, tornando-a mais suscetível ao ressecamento, descamação e até fissuras dolorosas. No verão, o calor, a transpiração excessiva e o contato frequente com a água (piscinas e praia) favorecem a perda da barreira protetora natural da pele. No inverno, o frio e o uso de calçados fechados diminuem a oxigenação e a circulação, deixando os pés mais ressecados e propensos a rachaduras. No outono e primavera, as mudanças bruscas de temperatura também afetam a pele, exigindo constância no cuidado. Benefícios da hidratação dos pés Manter uma rotina de hidratação traz diversos resultados: Prevenção de rachaduras e fissuras, que podem servir de porta de entrada para infecções; Manutenção da elasticidade e maciez da pele; Redução da sensação de aspereza e desconforto; Melhora na estética dos pés, favorecendo unhas e cutículas bem cuidadas; Auxílio no equilíbrio da saúde podológica, já que uma pele íntegra protege contra microrganismos. Dicas de cuidado diário Escolha cremes específicos para os pés, de preferência ricos em ureia, glicerina ou manteigas vegetais; Aplique o produto após o banho, quando a pele está mais receptiva; Use meias de algodão após a hidratação noturna para potencializar o efeito; Evite andar descalço em excesso, pois aumenta o atrito e o ressecamento; Procure acompanhamento podológico para tratar ressecamentos intensos e fissuras. O cuidado contínuo com os pés, em todas as estações do ano, ajuda a manter a integridade da pele, evita complicações e garante pés mais saudáveis, confortáveis e bonitos.
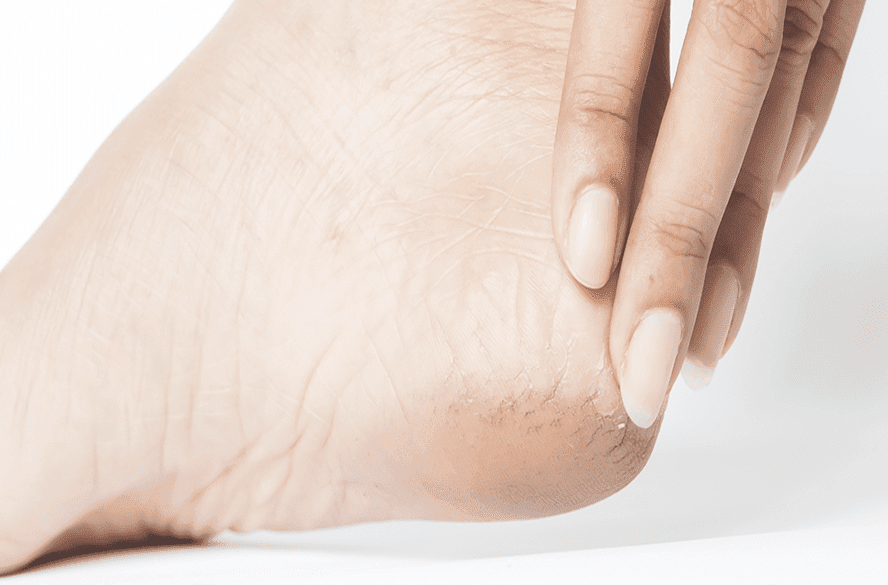
O que causa rachaduras nos pés?
As rachaduras nos pés tem várias causas. Pode ser o calor, pode ser o frio e até a idade. Mostramos aqui como cuidar bem do seu pé para que as rachaduras, principalmente aquelas no calcanhar, não te incomodem. De vez em quando, a pele do calcanhar resseca, e começam a aparecer pequenas fissuras ou rachaduras nos pés. Se elas não forem tratadas, podem não só ficar doloridas como servir de porta de entrada para bactérias e fungos que causam infecções e outras doenças. “A planta do pé não tem glândulas sebáceas; então, ela não tem essa gordura que, em outras partes do corpo, se mistura ao suor para formar a emulsão que faz a hidratação natural da pele”, explica Armando Bega, podólogo responsável pelo Instituto Científico de Podologia, presidente da Associação Brasileira de Podólogos e especialista em Podiatria. Ele explica que, sem essa hidratação natural, as células da pele do pé não possuem aderência entre elas; por isso se separam umas das outras, causando fissuras. No calor, essas rachaduras aparecem quando usamos calçados abertos (como chinelos e sandálias) durante muito tempo ou andamos descalços. Já o frio, o banho quente e o tempo seco colaboram para que essa pele rache. Além disso, o calcanhar pode rachar se você tiver hipotireoidismo, pé de atleta e esporão de calcanhar. “Outros fatores, como as mudanças hormonais na menopausa, que deixam a pele mais seca, o diabetes e o envelhecimento, colaboram para esse ressecamento. São casos que pedem cuidado redobrado”, afirma Rosangela Schwarz, enfermeira habilitada em Podiatria e membro da diretoria da Associação Brasileira de Enfermeiros Podiatras (ABENPO). Como evitar as rachaduras nos pés A primeira dica é: beba água. “Não adianta nada passar hidratante se o corpo não estiver bem hidratado”, alerta Schwarz. “As rachaduras vão continuar acontecendo por falta de hidratação.” Se o corpo já está bem hidratado, a segunda dica é aplicar, todo dia, um hidratante específico para os pés. “Esse creme ajuda especialmente a planta do pé a não perder água em excesso”, comenta Bega. A aplicação do hidratante deve ser feita logo depois do banho, pois a pele estará melhor preparada para recebê-lo do que se estiver seca. “A pele do pé é diferente da do restante do corpo, especialmente na sola e no calcanhar, onde ela é mais espessa para ser uma proteção. Por isso, essa área é mais resistente a absorver o que vem de fora, como um hidratante. Isso faz com que a gente precise preparar essa pele para receber o creme”, explica Schwarz. Na hora de passar o hidratante, não aplique entre os dedos do pé. Como a pele dessa área é mais fina e essa é uma região muito úmida, reforçar a hidratação pode fazer a pele rachar e causar problemas como frieiras e outras infecções. “Se for usar sandálias ou chinelos, é importante estar com o pé bem hidratado”, acrescenta Bega. O que fazer ao ver sinais de rachaduras? Fique de olho: se a pele do calcanhar começar a ficar enrugada, é um sinal de que a pele pode rachar, avisa a enfermeira podiatra. Para melhorar a hidratação do calcanhar, ela recomenda fazer esfoliação uma vez por semana, um processo que ajuda a quebrar a barreira de queratina e prepara a pele para a hidratação. “Passe o esfoliante na pele seca e massageie a área do calcanhar para retirar as células mortas. Tome banho só depois: fazer a esfoliação no banho não é tão eficiente”, explica. Ao perceber que o calcanhar está ficando ressecado, procure proteger mais essa área, usando meias e calçados e reduzindo o uso de sandálias e chinelos, que podem agravar essa falta de hidratação. E, se o problema se agravar, procure um(a) enfermeiro(a) podiatra para avaliar e tratar a lesão, pois as fissuras são finas por fora, mas bem profundas por dentro. “Algumas são tão profundas que sangram. E elas podem ser porta de entrada para fungos e bactérias”, finaliza Bega.

Dor no calcanhar: produtos e cuidados para prevenir
Dores no calcanhar são mais comuns do que muita gente imagina, mas a boa notícia é que existem produtos que ajudam a preveni-las, bem como cuidados práticos que podem ser adotados. Quem nunca sentiu uma fisgada no calcanhar ao pisar de mau jeito? Enquanto para alguns pode ser uma sensação passageira, para outros, tais dores na região são sinônimo de problema, que pode ter diversas causas – desde inflamações até lesões por impacto. Segundo o ortopedista e traumatologista Paulo Ricardo Ferrari, do Hospital Albert Sabin de São Paulo (HAS-SP), as causas mais comuns incluem a fascite plantar, esporão calcâneo, tendinopatia do tendão de Aquiles, bursite retrocalcânea, fraturas por estresse e a síndrome do túnel do tarso. Alguns fatores aumentam o risco de sofrer com as dores na região, como: Uso de calçados inadequados; Prática de atividades de alto impacto, como corrida; Sobrepeso; Idade avançada; Sedentarismo. “O sobrepeso e a falta de fortalecimento nos músculos dos pés e tornozelos são agravantes comuns que favorecem a dor no calcanhar”, destaca o médico. No caso da assistente jurídica Dionísia Rueda, 24 anos, de Santo André, tudo começou com o incômodo no calcanhar. Logo depois, as dores se espalharam para o arco do pé, principalmente ao final do dia. Ela conta que levou a queixa ao especialista e foi diagnosticada com fascite plantar, agravada pela obesidade. Como prevenir dores no calcanhar Escolha calçados adequados. Priorize o conforto e o suporte, evitando solados duros e calçados de salto alto. Mantenha um peso saudável. O sobrepeso aumenta a carga nos pés e favorece a inflamação. Alongue-se regularmente. Isso ajuda a evitar o encurtamento muscular, um fator que contribui para a dor no calcanhar. Fortaleça os músculos dos pés e tornozelos. Exercícios específicos para essa região evitam lesões e melhoram o suporte dos pés. Evite atividades de impacto sem preparo. Esportes como corrida exigem tênis apropriados e preparação para evitar sobrecarga nos pés. Produtos também ajudam Palmilhas ortopédicas e calcanheiras de silicone são ideais para absorver o impacto e dar mais conforto. O ortopedista Paulo Ricardo Ferrari também indica faixas de compressão, dispositivos de alongamento e calçados específicos para atividades físicas, que oferecem mais suporte para quem pratica esportes de impacto. Mas não é só isso. É importante cuidar-se para não piorar. Ir ao médico quando perceber a dor é o primeiro de muitos passos. Mesmo depois da avaliação e indicação do tratamento mais adequado, é importantíssimo continuar cuidando dos calcanhares e pés, além de todos os outros fatores citados acima, que podem levar ao reaparecimento das dores e condições associadas. Após o diagnóstico, Dionísia Rueda passou a adotar algumas dessas medidas no seu dia a dia. “Parei de usar salto no escritório e comecei a usar sapatos confortáveis”, conta ela, que também está sendo acompanhada por uma nutricionista para controlar o peso e evitar que o problema seja agravado. “Tudo é difícil na prática, mas preciso cuidar disso para melhorar”, admite. Para quem sente dor no calcanhar, nunca é demais reforçar que buscar ajuda ao notar os primeiros sinais é fundamental. Medidas preventivas e atenção aos calçados fazem a diferença na rotina e ajudam a evitar problemas que podem afetar a mobilidade e a qualidade de vida. E um último lembrete: apenas o ortopedista poderá indicar o melhor caminho para cada caso.

Os desvios mais comuns nos pés desde a infância
É fato: nem todos os pés são iguais. Mas, muito além de diferenças sutis na aparência, algumas pessoas podem sofrer com condições anatômicas, que, muitas vezes, pedem até tratamento. Desvios como o metatarso em adução, o pé chato e o calcâneo-valgo são alguns desses exemplos bastante comuns já na infância. Bernardo Fonseca, ortopedista cirurgião do pé e tornozelo da Kora Saúde, conta que algumas condições mais frequentes são o pé torto congênito, o pé plano valgo (ou chato), o pé aducto e o pé cavo. Embora algumas possam sumir com o crescimento, outras podem comprometer a mobilidade e requerem atenção especializada. “Algumas dessas condições, como o pé plano ou aducto, tendem a melhorar com o desenvolvimento da criança. Já o pé torto congênito exige tratamento imediato para evitar sequelas”, exemplifica o médico. Entenda as principais condições A seguir, Bernardo Fonseca detalha os principais quadros: Metatarso em adução: também chamado de metatarso varo, é um desvio em que a parte da frente do pé é voltada para dentro. Surge ao nascimento ou nos primeiros anos de vida. A causa é desconhecida, mas pode estar relacionada à posição no útero ou ao histórico familiar. Metatarso varo x adução: embora os termos sejam usados como sinônimos, há uma distinção técnica. O metatarso aduto é a adução do antepé (quando os dedos e a frente do pé apontam mais para dentro, como se "virassem" em direção ao pé oposto) isoladamente, enquanto o metatarso varo (quando a parte da frente do pé está virada para dentro em relação ao meio e calcanhar do pé) é mais raro e complexo, envolvendo também alteração no retropé (parte posterior do pé). Pé calcâneo-valgo: adquirido ao longo do crescimento, é caracterizado pela dorsiflexão acentuada (quando o pé se movimenta exageradamente para cima, em direção à canela) e eversão do retropé (movimento em que o calcanhar se inclina para fora, ou seja, afasta-se da linha média do corpo). Na maioria das vezes, é uma condição benigna, que regride espontaneamente. Pé chato (ou plano valgo): quando flexível e indolor, é apenas uma variação anatômica e não exige tratamento. Casos rígidos ou dolorosos, no entanto, merecem investigação. Na infância, pediatra e ortopedista devem atuar em conjunto para fechar o diagnóstico e propor o melhor tratamento. Tratar ou esperar? A maioria dos casos de pé chato e metatarso em adução melhora com o tempo. Porém, o pé torto congênito, entre outras situações, exige tratamento imediato, geralmente com gessos e órteses. “Nesse caso, a intervenção precoce é essencial para evitar complicações futuras”, orienta o especialista. Já tratamentos como o uso de palmilhas, em geral, são reservados para casos com dor, principalmente em atividades físicas. “Elas não corrigem deformidades como o pé plano ou cavo, mas podem aliviar o desconforto”, esclarece o cirurgião de pé. Impactos do não tratamento Ainda que boa parte dos quadros possa se resolver durante o crescimento, quando não diagnosticados ou tratados corretamente, esses desvios podem gerar uma série de problemas. O ortopedista lista como possibilidades: Disfunções na marcha; Sobrecarga em joelhos, quadris e coluna; Dores crônicas e dificuldade para realizar atividades físicas. “A cirurgia só é indicada quando o tratamento conservador falha e a criança, adolescente ou adulto apresenta dor ou limitação funcional”, finaliza o médico.

O que faz o pé ficar áspero e como evitar
Se manter a pele do rosto e das mãos hidratada já é hábito para muita gente, os pés ainda costumam ser esquecidos. Só que tal prática não deveria ser ignorada, uma vez que a região plantar é naturalmente mais seca e espessa, ficando ainda mais vulnerável ao ressecamento, aspereza e rachaduras, caso não receba os cuidados adequados. Para a podóloga Thayná Magalhães, formada pelo Senac, o estilo de vida moderno contribui diretamente para o problema. “Hábitos como beber pouca água, andar descalça, usar rasteirinhas e tomar banhos muito quentes fazem com que a pele dos pés perca ainda mais hidratação. Para se proteger dessas agressões, o corpo acaba engrossando a pele da região”, explica. Essa característica é reforçada pela dermatologista Luana Vieira, da Kora Saúde. Ela lembra que, desde a formação embrionária, a pele dos pés é diferente do restante do corpo. “A planta dos pés desenvolve uma camada espessa de queratina para suportar o peso e proteger contra cortes e lesões. Além disso, é uma área com poucas glândulas sebáceas, o que torna sua hidratação natural limitada”, esclarece. Doenças e maus hábitos agravam problema Além de fatores externos, algumas condições de saúde também favorecem o ressecamento intenso. Entre elas: Psoríase: provoca descamação e deixa a pele ainda mais seca; Infecções fúngicas: espessam a pele e causam descamações típicas; Diabetes: reduz a hidratação natural e aumenta o risco de fissuras. “Em todos esses casos, o comprometimento da barreira cutânea dos pés exige atenção redobrada para hidratação e cuidados preventivos”, alerta a médica. Outro fator que merece atenção é o tipo de calçado escolhido no dia a dia. A podóloga Thayná Magalhães reforça que rasteirinhas, chinelos e sapatos abertos expõem os pés à sujeira, atrito e ressecamento excessivo, prejudicando a saúde da pele. “Optar por sapatos fechados, confortáveis e que protejam a região é essencial”, orienta. E a lixa: pode ou não? Quando usada corretamente, a lixa tende a ajudar a suavizar a pele dos pés. Mas o excesso é prejudicial. “Se for feita com cuidado, por um profissional e com uma boa lixa, a esfoliação ajuda. Agora, lixar demais, em casa, estimula a pele a engrossar ainda mais - o chamado efeito rebote”, explica a podóloga. Portanto, a recomendação é: Esfoliar suavemente, de uma a duas vezes por semana (no máximo); Utilizar lixas apropriadas e em movimentos delicados; Evitar o uso excessivo, que pode agravar a aspereza. Como hidratar corretamente A chave para pés sempre macios está na hidratação diária, feita com os ativos certos. De acordo com a dermatologista Luana Vieira, as substâncias mais eficazes para essa área são: Ureia, em concentrações variadas, para hidratar e esfoliar suavemente; Alantoína, capaz de acelerar a regeneração e acalmar a pele; Lactato de amônio, ótimo para reter a água na epiderme; Ácido salicílico, que promove uma renovação suave da camada externa. “É fundamental usar hidratantes, e não apenas emolientes”, orienta a médica. Isso porque, enquanto o emoliente apenas cria uma barreira na superfície, o hidratante realmente repõe a umidade e restaura o equilíbrio hídrico da pele. A melhor rotina para pés lisinhos Manter os pés hidratados e protegidos depende de uma rotina simples, mas constante. As especialistas recomendam: Aplicar o hidratante nos primeiros três minutos após o banho, aproveitando a pele ainda úmida; À noite, usar cremes mais densos e vestir meias de algodão para potencializar a absorção; Escolher calçados que reduzam o atrito e evitar andar descalço por longos períodos; Esfoliar suavemente para remover células mortas, sem estimular a hiperprodução de queratina.










![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)